Si vas a traer al mundo una nueva vida…

Aquí encontrarás la información que debes conocer sobre la preeclampsia (PE), una complicación gestacional que afecta a nivel mundial entre un 5-8% de los embarazos, aunque en los paises desarrollados como España la cifra se acerca al 3% generalmente en su segunda mitad, y puede acarrear complicaciones serias tanto para la madre, como para el bebé.
La mejor forma de evitar sus consecuencias más graves es conocer la información necesaria, detectar precozmente los síntomas y atender las recomendaciones de tu ginecólogo.
El consejo médico es fundamental ya que es quien puede evaluar tu estado, los factores predisponentes y si es necesario que realices una detección temprana del riesgo de preeclampsia.
No dudes en plantearle cualquier duda al ginecólogo o a la matrona que sigue tu embarazo.
..
¿Qué es la preeclampsia?
La preeclampsia (abreviada como PE o PEE) es una complicación que puede afectar tanto a la mujer como al bebé.
En el bebé, provoca una reducción del aporte nutricional que recibe a través de la placenta dificultando su desarrollo, incluso poniendo en riesgo su vida.
En la gestante, desencadena una serie de alteraciones que pueden afectar gravemente su salud, e incluso provocar la muerte.
La PE se desarrolla en la fase posterior a la semana 20 de la gestación, aunque también se producen casos en los primeros días del postparto que se resuelven pocos días después.
La mayoría de mujeres tendrán bebes sanos y se recuperarán totalmente, sin embargo, una parte de ellas sufrirá complicaciones que pueden poner en riesgo la vida de ambos.

¿Sabías que la PE solo la padecen los seres humanos?
Por este motivo, la investigación sobre la enfermedad avanza tan lentamente, ya que requiere “reproducir” las condiciones fisiológicas en modelos animales como los ratones.
En la madre, la PE puede pasar casi desapercibida, por eso decimos que puede resultar asintomática, ya que solo se identifica por el aumento de la tensión arterial y presencia de proteínas en la orina.
La detección de estas proteínas se realiza de forma sencilla con unas tiras reactivas o mediante analíticas de control.
Las proteínas que se eliminan durante la PE no alteran el aspecto de la orina, ni modifican, por ejemplo su color o su olor.
La recolección de orina durante 24 horas para su posterior estudio en el laboratorio, es una prueba que permite valorar la presencia anómala de proteínas en la orina y que se viene utilizando desde antaño.

La preeclampsia se identifica por el aumento de la tensión arterial y la presencia de proteínas en la orina o la aparición de ciertos síntomas

Es importante conocer bien los síntomas de alerta, especialmente si tienes la tensión arterial elevada antes de la gestación.
Aunque la PE es una situación que resulta leve en la mayoría de los casos, pueden producirse síntomas de alerta en la mujer que deben vigilarse, especialmente si la mujer tenía hipertensión antes del embarazo. Ante cualquier duda, siempre es recomendable consultar al médico, ya que muchos de sus signos no son evidentes o se pueden asociar a otras cuestiones propias del embarazo.
Muchas mujeres no se sienten “enfermas” a pesar de haber desarrollado un cuadro de PE y por ello no pueden comprender algunas recomendaciones como el reposo absoluto o la hospitalización.
Por eso, es importante conocer bien los síntomas y signos (las señales que manifiesta nuestro organismo) y siempre consultar cualquier duda a los profesionales que controlan el embarazo.
Nuestro modelo de asistencia sanitaria es uno de los más avanzados del mundo y garantiza la mejor asistencia gestacional y prenatal a la mujer.
Sin embargo, es imprescindible contar con un nivel de información sanitaria en esta materia para ayudar a los profesionales a establecer un diagnóstico temprano que permita evitar complicaciones.
.
Síntomas y señales de la preeclampsia
Existen algunos síntomas que nos deben alertar sobre el riesgo de padecer esta complicación. La presencia de estos signos NO ASEGURA que se padezca PE, pero sí es motivo suficiente para estar vigilantes y consultar con el médico.
Los signos y síntomas más habituales son:

Hipertensión
La tensión arterial elevada (hipertensión arterial o HTA) antes o durante el embarazo es un signo de alerta, por ello se debe de monitorizar regularmente. Las cifras de referencia habituales son: 140/90.
Un aumento del valor diastólico (el inferior) en más de 15 o del superior en más de 30 es motivo de consulta urgente. Para vigilar la tensión arterial se puede recurrir a un monitor digital que puede adquirirse en farmacias, aunque su utilización no sustituye al control que se realiza en el centro médico.
No todas las mujeres que sufren de hipertensión desarrollan una PE, pero hay que estar alerta cuando aparecen además otros signos.

Edema (Hinchazón)
Es normal que durante el embarazo se produzca cierta hinchazón o edema, en especial en las extremidades inferiores y más concretamente en los pies o los tobillos, que pueden exigir un cambio de calzado por otro más amplio y cómodo. Mantener los pies elevados o elevar las patas inferiores de la cama unos 5 cms contribuye a mejorar este estado.
Sin embargo, cuando el edema o hinchazón aparece en la cara o los brazos debe consultarse. Hay quien recomienda comparar las fotos antes del embarazo con la de ese momento.

Aumento Súbito de Peso
Todo embarazo conlleva un aumento de peso y vigilar este factor resulta clave en una gestación. Un aumento repentino, de un kilogramo en una semana aproximadamente, debe ser motivo de alerta.
Es importante consultar al médico o a la matrona, pero NUNCA se debe iniciar una dieta para perder peso. Una alimentación saludable, pobre en sal y rica en alimentos sanos y nutritivos, junto con el cumplimiento en la toma de suplementos prenatales es la mejor garantía de una nutrición saludable.

No reduzca nunca los líquidos, y consuma agua de forma regular, y evite refrescos, colas o bebidas con alcohol, por más que la publicidad se las presente como INOCUAS. Si no resultan recomendables en condiciones habituales, mucho menos durante el embarazo.

Náuseas y/o Vómito
Al comienzo del embarazo las náuseas y los vómitos son algo habitual y no tienen por qué interpretarse como una complicación. Sin embargo, después del primer trimestre y en especial durante la segunda mitad de la gestación pueden ser un síntoma asociado a la PE y exigen consultar al profesional de la salud (médico o matrona).

Dolor Abdominal (del área estomacal) y/o Dolor del Hombro
El origen del dolor abdominal puede confundirse con problemas de acidez, cálculos en la vesícula, molestias digestivas o incluso con los propios movimientos del bebé. Sin embargo, se le debe prestar atención aunque en la mayoría de los casos no tenga ninguna relación con la PE.
Intentaremos concretar algo más…
El dolor de tipo abdominal asociado a la PE se siente debajo de las costillas, generalmente en el lado derecho. Este dolor se denomina epigástrico o dolor de cuadrante superior.
Puede tener su origen en el hígado, desde donde se irradia con gran intensidad a otras zonas, resultando tan intenso que impida tumbarse del lado derecho. Se debe consultar siempre que aparezca.

Dolor Lumbar
El dolor lumbar es muy frecuente durante el embarazo, especialmente cuando el abdomen aumenta su tamaño y se va ganando peso en la gestación.
Solo es motivo de consulta cuando se asocia a otros síntomas característicos de la PE que hemos descrito aquí…

Dolor de Cabeza
Cuando el dolor de cabeza o cefalea es persistente y severa y NO mejora con analgésicos, como suele ocurrir con las migrañas intensas, es conveniente consultar al médico. No deben consumirse analgésicos que no hayan sido recetados por el médico.
Debemos estar especialmente atentos si además de la cefalea se experimentan cambios en la visión.

Cambios en la Visión
Sin duda son motivo SIEMPRE de alarma incluyendo episodios como: visión doble, luces, destellos o pérdidas de visión.
En todos estos casos es conveniente consultar al médico sin demora, porque NO son trastornos asociados a la gestación y pueden ser un síntoma de PE.
También requiere nuestra atención…
Debe tenerse especialmente en cuenta algunos síntomas completamente anormales que exigen la inmediata consulta con el médico como pueden ser: taquicardia o pulso acelerado, confusión mental, ansiedad, disnea o dificultad respiratoria o dolor en el pecho.
Todos ellos pueden indicar un aumento inesperado de la tensión arterial o incluso la presencia de líquido en los pulmones, por lo que se requiere consultar al médico de forma urgente.
A lo largo de la gestación hay que prestar atención también a otras situaciones que pueden estar, o no, relacionadas con la preeclampsia, y que en cualquier caso requieren una consulta rápida con la matrona, o con el médico, incluso acudir al centro sanitario si es imposible conseguir una cita en horas.
El primero de ellos es el sangrado vaginal, que puede estar asociado a muchas causas y que en ningún caso es propio del embarazo.
El dolor de útero y el descenso o ausencia de los movimientos fetales se han asociado también a la PE, pero al margen de su relación con esta situación clínica tampoco son signos positivos, ni habituales del embarazo normal, por lo que siempre se deben consultar.
Es mejor parecer fastidiosas que no actuar a tiempo ante una situación que puede poner en riesgo la salud del bebé o la nuestra propia.
Por este motivo resulta muy útil conocer la información, consultar al médico cualquier duda y especialmente si se produce alguno de los síntomas de alerta.
Así podemos conseguir una detección precoz y establecer las medidas preventivas que eviten complicaciones.

.
¿Qué causa la preeclampsia?
Hasta la fecha no se ha podido establecer la causa exacta por la cual algunas mujeres sufren PE durante su embarazo. Esta complicación no está completamente descrita, por ello hasta hace poco tiempo se conocía a la PE como “la enfermedad de las teorías”. Hoy sabemos que probablemente intervengan distintos factores, que cuando se combinan desencadenan este problema médico.
Está claro que la placenta tiene un papel protagonista en la PE, así como otros factores como la respuesta inflamatoria de la gestante y el conjunto de hormonas y proteínas que se encuentran en el sistema circulatorio. Además pueden influir los cambios en los factores inmunológicos y las adaptaciones cardiovasculares que debe afrontar el organismo de la madre.
Por si fuera poco, hay otras cuestiones que actúan como factores de riesgo como la diabetes y la resistencia a la insulina, o los déficits de vitaminas y nutrientes esenciales.
La investigación está trabajando en distintos campos y probablemente el que se centra en el papel de las proteínas generadas por la placenta y su capacidad de interferir en la angiogénesis (el desarrollo de nuevos vasos sanguíneos) sea el más prometedor, aunque por el momento la aplicación práctica de estos avances científicos no se pueden trasladar a la medicina.
Como hemos comentado, sólo las mujeres padecen la PE durante la gestación, por lo que es muy complicado reproducir las mismas condiciones con animales en el laboratorio.
.
¿Todas las gestantes
tienen el mismo riesgo?
Los estudios observacionales nos han ayudado a comprender que cuando están presentes algunas patologías previas o antecedentes, que denominamos factores de riesgo aumenta el riesgo de que la gestante desarrolle PE.
Entre ellos podemos identificar los siguientes:
- Enfermedad renal, lupus, hipertensión arterial, diabetes u obesidad y síndrome antifosfolípido y ciertas trombofilias.
- Que se trate de la primera gestación, es decir sea primípara (se excluyen los abortos) o que hayan transcurrido más de 10 años desde el último parto.
- Gestación múltiple o gestación concebida mediante técnicas de reproducción asistida.
- Historia de antecedentes familiares de PE en la madre o hermanas.
- Haber sufrido PE en algún embarazo previo.
- Gestaciones durante la adolescencia o con más de 40 años.
Por el contrario, si una mujer no ha sufrido PE en su primer embarazo, su riesgo de padecerla en los siguientes es bajo.
.
Complicaciones para
la madre y el bebé
La PE es una complicación que evoluciona progresivamente y que se identifica inicialmente con tensión arterial elevada (hipertensión) y la presencia de unas proteínas específicas en la orina.
LA MADRE
El aumento de la tensión arterial reduce el diámetro de las pequeñas arterias, lo que se traduce en una disminución del flujo sanguíneo en algunos órganos como el riñón, el cerebro o el hígado, afectando también a la placenta.
EL BEBÉ
El bebé recibe toda la alimentación y los nutrientes a través de la placenta por lo que cuando se reduce el flujo de sangre que la atraviesa, se reducen también el oxígeno y todos los aportes que garantizan su crecimiento y su salud. La principal consecuencia es una reducción del crecimiento fetal acompañada también de una disminución del líquido amniótico.
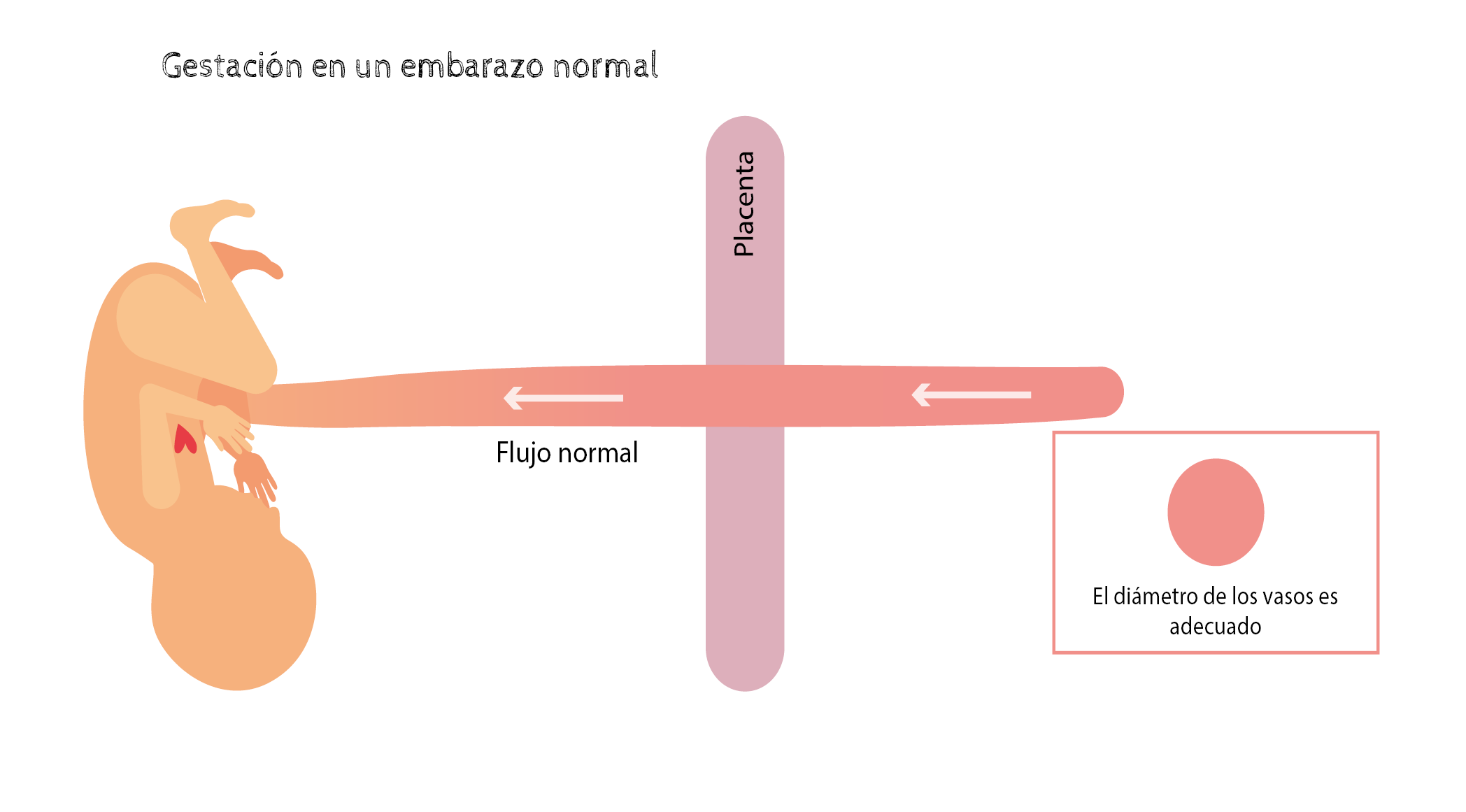
El bebé recibe todo lo que necesita para su desarrollo a través de la placenta. En condiciones normales la placenta aumenta su tamaño y el diámetro de sus vasos simultáneamente a lo largo de la gestación, adaptando su capacidad a las necesidades de crecimiento del bebé. De esta forma, se garantiza que recibirá a través de ella el aporte suficiente de oxígeno y nutrientes necesarios en cada momento de la gestación.
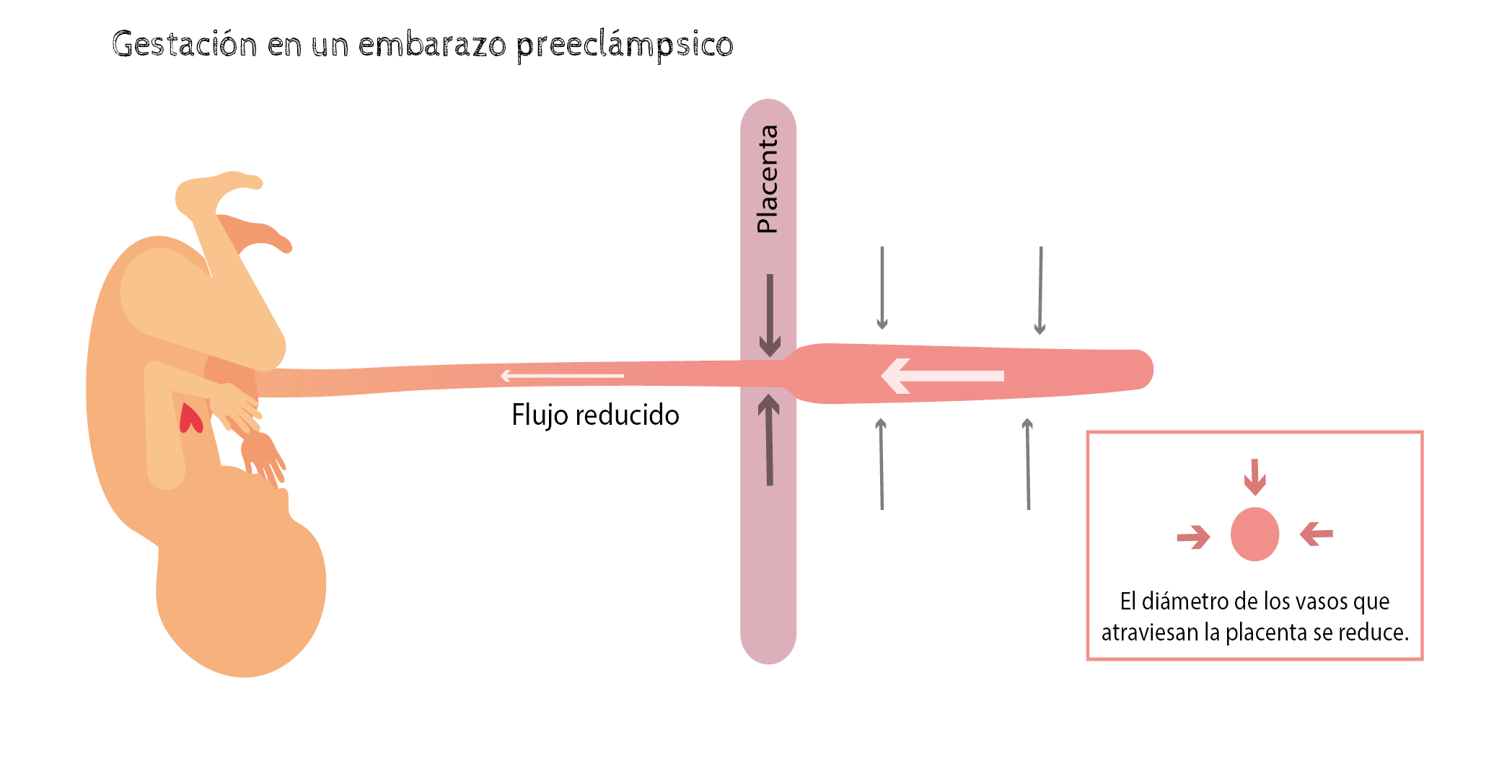
La PE altera las condiciones de la placenta, reduciendo el diámetro de los vasos que la atraviesan y por tanto el flujo que recibe el bebé. A medida que la gestación avanza, las necesidades del bebé son más altas que las que pueden atravesar la placenta. Este déficit en el aporte, genera en el feto un déficit progresivo en su crecimiento y maduración, y una reducción del líquido amniótico en el que se encuentra.

¿Sabías que con el desarrollo del bebé durante la gestación sucede algo parecido al crecimiento de una planta que está en una maceta, y que también es un ser vivo?
Si reduces la cantidad de riego, o no le aportas el fertilizante o los nutrientes que necesita, su crecimiento se verá alterado y al final la planta tendrá un tamaño reducido y una salud débil.
.
El Síndrome HELLP
Aunque no siempre ocurre, el síndrome HELLP se asocia a la PE y representa quizá una forma de complicación grave que puede poner en riesgo la vida de la madre y la del feto debido a las importantes alteraciones metabólicas y hematológicas que produce y que afectan al mecanismo de la coagulación.

Si la PE evoluciona y el estado de salud de la mujer embarazada empeora, puede llegar a ser necesario la extracción de la placenta y con ello la inducción del parto antes de la finalización a término del embarazo, con los consiguientes riesgos para el bebé debidos a la falta de maduración en el seno materno.
El Síndrome HELLP puede ser difícil de diagnosticar cuando la hipertensión arterial no está afectada y no aparecen proteínas en la orina. Esto se debe a que sus síntomas se pueden confundir con: una hepatitis aguda, un cólico hepático, una gastritis e incluso con la gripe. La tasa de mortalidad asociada al Síndrome HELLP se sitúa en el el 25% de los casos.
.
¿Cómo podemos detectarla a tiempo?
La mejor manera de reducir los riesgos de la preeclampsia es detectarla de forma temprana, así el médico puede adoptar todas las medidas necesarias para frenar sus consecuencias.
Para ello, el Equipo Médico aplica una serie de protocolos a todas las mujeres embarazadas en los que se hacen una serie de preguntas en la historia clínica, se mide la tensión arterial y se realizan algunas determinaciones de laboratorio.
Estas exploraciones se complementan con la realización de algunas ecografías en las que se mide el estado del bebé y también la cantidad de flujo sanguíneo que llega a la placenta, así nos aseguramos que el aporte de oxígeno y nutrientes que recibe es el adecuado para su correcto desarrollo y maduración.
Todas estas pruebas de carácter “no invasivo” nos ayudan a prevenir y detectar precozmente la preeclampsia.
Por eso, es muy importante atender las recomendaciones del Equipo Médico cuyo objetivo es garantizar la salud materno fetal.
Si estoy en riesgo: ¿Qué debo hacer?
La determinación del riesgo debe establecerla el Equipo Médico que te atiende, ellos mejor que nadie conocen tu situación y van a cuidar de tu salud y la de tu bebé.
Si es necesario realizar pruebas complementarias o tomar algún tipo de medicación te informarán de ello, tu parte es cumplir con sus recomendaciones e informarles de cualquier incidencia o anomalía que puedas sentir. Así contribuirás a mantener bien tu salud y la de tu bebe.
En resumen…
La PE es una situación clínica que afecta a la salud maternofetal durante la gestación y que gracias a los avances de la medicina se puede detectar precozmente conociendo los factores de riesgo y siguiendo las recomendaciones del ginecólogo durante el control del embarazo.
Equipo Médico y salud maternofetal
La salud maternofetal integra todos los aspectos de la salud de la mujer y del bebé que tienen lugar desde la planificación del embarazo, a lo largo de la gestación, en el momento del parto y también en el posparto.

Para asegurar que la maternidad sea una experiencia positiva y la gestante y el bebé reciban los mejores cuidados, se cuenta con el apoyo de un Equipo Médico Multidisciplinar que actuará de forma coordinada siguiendo una serie de protocolos que se aplican en el centro sanitario, en la comunidad autónoma en la que resides o en todo el país.
Decimos que este grupo de profesionales tiene un carácter multidisciplinar porque agrupa personas con diferentes perfiles profesionales que trabajan unidas con un objetivo común: velar por tu salud y la de tu bebé.
El primer contacto puedes haberlo tenido con el médico de familia, quien te derivará al ginecólogo ante la sospecha de embarazo. A partir de ese momento es el ginecólogo-obstetra el que se hará cargo del seguimiento de tu embarazo con el apoyo de otros profesionales que van a ayudarle a lo largo de todo el proceso.
Los especialistas en ecografía se ocuparán de monitorizar el desarrollo del feto y detectar cualquier complicación. La matrona también tiene un papel importante a lo largo del embarazo ya que te ayudará a resolver muchas dudas, controlará los factores de riesgo y te ayudará a prepararte para el momento del parto.
Llegado ese momento y, con el apoyo del obstetra cuando sea necesario, se ocupará de atender el parto y traer al mundo a tu bebé.
Sus cuidados y los del obstetra se prolongarán también en el postparto hasta que te recuperes plenamente.
Además hay otros especialistas como el neonatólogo o perinatólogo que se ocuparán del bebé antes del nacimiento, durante el momento del parto y en las primeras semanas.
Hay otros profesionales que quizá no llegues a conocer como los técnicos de laboratorio que procesarán las determinaciones que vas a requerir para asegurar que tus valores están dentro de la normalidad y detectar precozmente cualquier complicación.
En función de cada situación te atenderán unos u otros a lo largo del proceso, además de muchas otras personas que están aportando su granito de arena en el cuidado de tu salud dentro del sistema sanitario.
Es muy importante que sigas las recomendaciones de todos estos profesionales comprometidos con tu salud y la de tu bebé. No dudes en preguntar tus dudas y procura ser siempre clara y sincera en tus comentarios con el fin de evitar cualquier confusión y sobre todo prevenir complicaciones.
Bibliografía
- Hipertensión en el embarazo. Sociedad Española de Ginecología y obstetricia SEGO.
- Protocolo de Preeclampia y síndrome de Hellp. Asociación Española de Pediatría AEPED. V. Cararach Ramoneda, F. Botet Mussons. Institut Clínic de Ginecologia, Obstetrícia i Neonatologia. Hospital Clínic de Barcelona. Barcelona.
- Protocolo de Preeclampsia. Eclampsia y síndrome de Hellp. Protocolos de Neonatología. Asociación Española de Neonatología. Sociedad Española de Pediatría AEP.
- Rojas Feria P, Losada Martínez A, Miranda Guisado ML. Neonatal complications associated to HELLP syndrome. An Pediatr (Barc). 2009; 70(2):159-63.
